La mycose vaginale n’est pas grave mais elle peut être très envahissante et désagréable. Certaines femmes enchainent les épisodes de façon récurrente, parfois tous les mois.
Voyons ensemble comment limiter la prolifération des levures et éviter les récidives.
Mais d’abord…
La flore vaginale : qu’est-ce que c’est ?
La flore vaginale – ou flore de Döderlein – est composée de « bonnes bactéries » appelées lactobacilles. Ces micro-organismes forment un biofilm protecteur sur la muqueuse vaginale, empêchant les germes pathogènes, comme Candida albicans, de se développer de manière excessive.
Un déséquilibre du microbiote vaginal (appelé dysbiose) augmente le risque d’infections, de vaginose, et peut même compliquer la conception.
Qu’est-ce qu’une mycose vaginale ?
La mycose vaginale est liée à une prolifération fongique (prolifération de « champignons ») souvent de levures de type Candida albicans. C’est pour cela qu’on parle aussi de candidose pour désigner la mycose.
Ce champignon est normalement présent dans le vagin et dans l’intestin. Ce n’est donc pas sa présence qui est un problème, mais sa prolifération excessive.
Quels sont les symptômes de la mycose vaginale ?
Les signes classiques d’une mycose vaginale sont :
- Démangeaisons vulvaires (la partie externe)
- Démangeaisons vaginales (la partie interne)
- Pertes anormales blanches, épaisses et grumeleuses (aspect « fromage blanc caillé »)
- Des douleurs pendant les rapports intimes
- Sensations de brûlure, surtout en urinant
🔍 À ne pas confondre avec :
- Les pertes blanches physiologiques, normales et variables au fil du cycle. Il est normal pour la femme d’avoir une évolution de ses pertes au cours de son cycle. Cela n’est ni sale, ni pathologique, bien au contraire ! C’est un signe positif de bon fonctionnement du cycle de la femme. Dans la candidose, ce sont des pertes anormalement épaisses (par rapport aux sécrétions habituelles de la femme) qui vont nous alerter.
- Une infection urinaire, qui peut aussi provoquer des brûlures urinaires.
- Une vaginose bactérienne, due à un excès de bactéries et non de champignons (pertes jaunes/vertes, parfois malodorantes).
Comment diagnostiquer la mycose vaginale ?
En cas de symptômes, il est recommandé de consulter un professionnel de santé (médecin, gynécologue ou sage-femme) qui réalisera un examen clinique et vous questionnera sur vos symptômes.
Votre professionnel de santé pourra vous proposer alors un traitement adapté ou vous recommandera de faire un prélèvement vaginal en laboratoire afin de confirmer le diagnostic et exclure d’autres infections.
Quel est le traitement de la mycose vaginale ?
Le traitement repose sur des antifongiques locaux (ovules et/ou crèmes)
Les antifongiques de la famille des imidazolés sont généralement utilisés comme ECONAZOLE ou LOMEXIN par exemple.
Dans certains cas de mycoses sévères ou récalcitrante, des traitements oraux pourront être utilisé.
Les traitements contre la mycose vaginale sont-ils sur prescription médicale uniquement ?
Non, les traitements antifongiques pour la mycose sont en vente libre en pharmacie et peuvent être fournis sans ordonnance.
Néanmoins, personnellement, je ne recommande pas l’automédication. Je vous invite toujours à consulter votre professionnel de santé face à des symptômes inhabituels. Un prélèvement vaginal pourra vous être prescrit. C’est très important pour ne pas assez à côté de quelque chose.
Cela étant dit, si vous êtes régulièrement sujette aux mycoses, que vous reconnaissez les symptômes, et que vous ne pouvez pas consulter votre professionnel de santé dans l’immédiat, votre pharmacien pourra vous conseiller et vous délivrer le traitement sans prescription.
Et si les mycoses vaginales deviennent chroniques ?
Heureusement la mycose vaginale reste souvent un épisode ponctuel et isolé dans la vie d’une femme. Néanmoins, chez certaines femmes les mycoses deviennent chroniques. Elle peuvent impacter le moral, la confiance en soi et la vie intime…. C’est un véritable cauchemar !
Mais bonne nouvelle : il est possible d’agir en profondeur pour limiter les récidives.
Mais avant de détailler les solutions, regardons de plus près les facteurs aggravants du terrain fongique, propice au développement des mycoses récidivantes.
Les causes et facteurs aggravants des mycoses
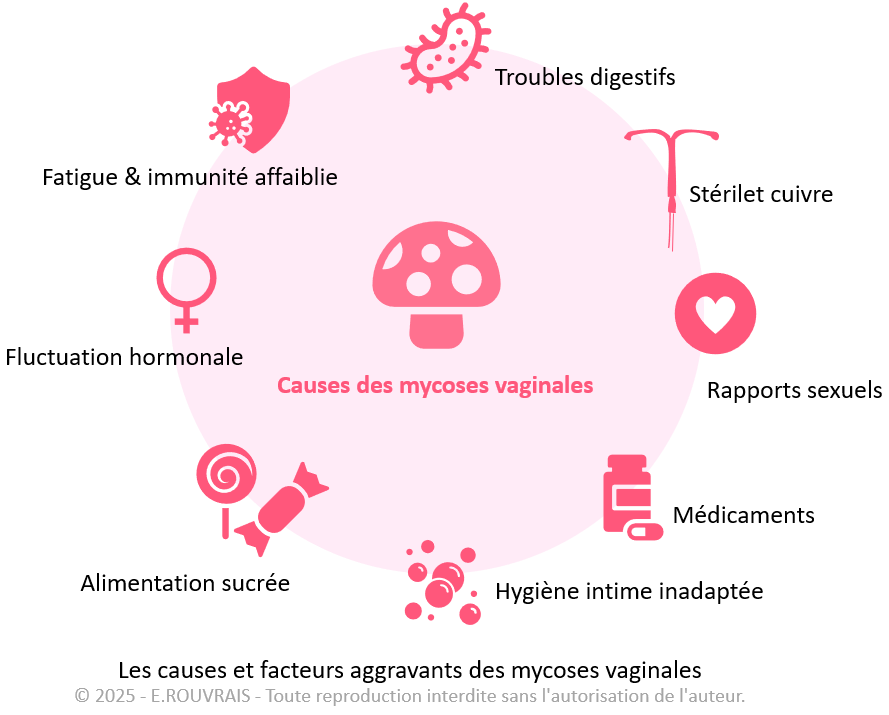
Fluctuations hormonales
Les baciles de la flore sont totalement dépendants des hormones féminines, les œstrogènes.
On constate souvent davantage de mycoses dans les périodes de grand bouleversement hormonaux comme à la ménopause, où les œstrogènes ne sont plus autant présents qu’avant. On retrouve également ces symptômes de mycoses chronique chez des femmes et des jeunes femmes, non ménopausées, mais qui ont une carence en œstrogènes.
Enfin, on peut également rencontrer, en début de grossesse, des mycoses vaginales. Dans ce cas, elles ne sont pas liées à un déficit en œstrogènes (au contraire ces derniers augmentent avec la grossesse) mais au terrain hormonal général qui évolue ainsi qu’à d’autres facteurs concomitants.
L’alimentation
L’alimentation et plus particulière la consommation excessive de sucre raffiné favorise en général un terrain propice aux mycoses. En effet, le Candida albicans adore le sucre !
L’excès de sucre industriels, produits transformés, féculents ou glucides, soda et alcool favorisent en général le terrain à mycose.
Le port du stérilet au cuivre
Le stérilet en cuivre peut perturber la flore chez certaines femmes sensibles
Les troubles digestifs ou dysbiose
Le microbiote du tube intestinal est en lien étroit avec le microbiote de la flore vaginale. Une personne qui aura des troubles digestifs (constipation, diarrhée, ballonnements, gaz, etc..) aura tendance à présenter un déséquilibre au niveau de son microbiote digestif, qu’on appelle également « dysbiose ». Ce déséquilibre impacte la flore intime et peut entrainer des mycoses récidivantes.
L’activité sexuelle
L’activité sexuelle et plus particulièrement le sperme alcalin modifie le pH vaginal (qui lui est normalement acide pour être protecteur). Ainsi, lors du début d’une relation, la femme peut être sujette à un épisode de mycose de « lune de miel ».
La prise de médicaments
Certains médicaments comme les anti-inflammatoires, les antibiotiques ou la pilule contraceptive peuvent perturber l’équilibre de la flore vaginale et entrainer des mycoses.
Hygiène intime inadaptée
L’excès d’hygiène intime, les douches vaginales, les savons agressifs inadaptés, les lingettes parfumées perturbent la flore vaginale.
Il est important de rappeler que le vagin est autonettoyant, trop en faire peut déséquilibrer la flore.
Faiblesse immunitaire et stress
Lorsque l’organisme est affaibli, le système immunitaire devient plus « permissif » aux infections comme les mycoses vaginales.
Un facteur souvent sous-estimé : le vécu émotionnel
Dans ma pratique de naturopathe, j’observe régulièrement que certaines femmes développent des mycoses vaginales dans un contexte émotionnel particulier, parfois après un choc ou un événement douloureux : fausse couche, accouchement difficile, abus sexuel, rupture, ou encore période de stress intense.
Ces déséquilibres ne sont pas uniquement physiques : le corps, et en particulier la sphère intime, peut être le lieu d’expression de tensions ou de blessures non verbalisées. Même si cette dimension n’est pas toujours prise en compte dans le cadre médical classique, elle mérite une attention particulière.
C’est pourquoi je propose une approche globale et bienveillante, qui considère à la fois le terrain, l’hygiène de vie, l’alimentation… mais aussi le vécu émotionnel.
Vous accompagner vers un mieux-être durable
Les médicaments sont particulièrement efficaces (et nécessaires !) pour traiter une mycose ponctuelle. Néanmoins, quand celle-ci devient chronique il est important de questionner son mode de vie et d’agir à la source.
✨ Dans mes accompagnements, nous pouvons travailler ensemble sur :
- L’équilibrer hormonal et la santé de vos muqueuses
- Une alimentation favorable au microbiote, sans régime extrême ou trop strict
- La prise en charge de vos éventuels troubles digestifs et le renforcement du microbiote digestif
- L’usage ciblé de probiotiques, par exemple lactobacillus : rhamnosus, plantarum, crispatus, gasseri et helveticus…
- Une hygiène intime adaptée
- La gestion du le stress avec des outils concrets
- Le soutien de l’immunité par la micronutrition ou les champignons médicinaux
🧘♀️ Vous n’avez pas à subir les mycoses vaginales.
En comprenant votre corps et en agissant sur les causes profondes, vous pouvez retrouver confort, sérénité, et mieux-être intime.
✨ Si vous souhaitez être accompagnée de façon personnalisée et naturelle dans ce chemin vers l’équilibre, je vous invite à réserver une séance de naturopathie. Ensemble, nous mettrons en place des solutions concrètes, durables et respectueuses de votre corps.



No Comments