Cet article décrit la prise en charge médicale et les différents accompagnements complémentaires utiles pour le SOPK. Le Syndrome des Ovaires Polykystiques (SOPK) est une pathologie hormonale complexe, un accompagnement pluridisciplinaire est souvent nécessaire pour améliorer les symptômes et la qualité de vie.
Pour améliorer votre hygiène de vie dans le cadre de votre SOPK et obtenir des conseils personnalisés, n’hésitez pas à prendre RDV.
Le diagnostic et le suivi médical du SOPK :
Vous vous interrogez souvent sur la nécessité d’un diagnostic en l’absence d’un traitement curatif, qualifiant parfois la prise en charge d’« optionnelle ». Nous vous rappelons ici que seul un professionnel de santé (endocrinologue ou gynécologue) peut vous diagnostiquer d’un SOPK. Ce n’est pas une pathologie à prendre à la légère et un suivi médical régulier, en plus d’une hygiène de vie adaptée, vous aideront à déjouer d’éventuelles complications. Nous vous avons notamment rappelé les liens entre le SOPK et la résistance à l’insuline à l’occasion de la Journée mondiale du diabète.
Nous avons également pu constater que bon nombre d’entre vous ne consultaient plus de professionnels de santé, parfois depuis plusieurs années, estimant le suivi « inutile » en l’absence d’un traitement curatif à ce jour. Le SOPK étant une pathologie chronique et surtout évolutive, des examens réguliers et une adaptation de la prise en charge, à chaque moment de votre vie de femme, sont indispensables pour prévenir les complications.
Le diagnostic du SOPK est toujours, à ce jour, réalisé sur la base des 3 critères dits « de Rotterdam », qui ont été actualisés en 2018.
- Trouble du cycle à objectiver suivant l’âge de la femme : trouble de l’ovulation, cycles longs, irréguliers, voire absence de règles.
- Hyperandrogénie clinique et/ou biologique : augmentation de la testostérone dans le corps (dosage de la testostérone libre ou testostérone totale lors d’une prise de sang), symptômes divers : pilosité (notamment sur le visage, le thorax, les seins, le dos, les cuisses) acné, production de sébum importante, perte des cheveux (appelée alopécie androgénique).
- Ovaires présentant de nombreux follicules, visibles lors d’une échographie pelvienne : au moins 20 follicules sur l’un des deux ovaires.
La présence d’au moins 2 de ces 3 critères permettra de poser le diagnostic du SOPK, en l’absence d’autre maladie. Le professionnel de santé écartera d’autres pathologies présentant des symptômes communs comme l’hypothyroïdie par exemple.
Il est important de préciser que :
- Le diagnostic du SOPK ne peut se faire sur la simple base d’une échographie avec présence de nombreux follicules (il peut s’agir simplement d’ovaires riches en follicules).
- L’âge de la patiente est déterminant : il faut attendre plusieurs cycles avant de pouvoir poser le diagnostic, d’autant plus que l’adolescence est un moment de bouleversement hormonal.
- La personne atteinte d’un SOPK n’est pas stérile, certaines peuvent avoir des troubles de l’ovulation qui vont impacter leur fertilité mais la plupart des femmes SOPK ont des grossesses spontanées (sans aide médicale) !
Après le diagnostic et dans certains cas, une recherche de troubles métaboliques peut être engagée, si nécessaire (en particulier bilan lipidique et glycémique).
Cet article complet détaille les différentes étapes du diagnostic du SOPK.
Prise en charge du SOPK
Nous vous rappelons qu’au moment de votre diagnostic, et en l’absence d’un traitement curatif à ce jour (comme pour de nombreuses pathologies chroniques), la prise en charge thérapeutique visera à améliorer les symptômes qui vous gênent, selon leurs conséquences sur la vie psycho-affective et sociale. Ainsi, par exemple, les symptômes suivants peuvent être normalisés à l’aide de traitements médicaux : l’hyperandrogénie, les cycles irréguliers, la prise de poids, la résistance à l’insuline, les troubles de la fertilité. Votre médecin peut répondre à vos questions sur la fertilité, ainsi que sur les pistes d’améliorations générales de votre hygiène de vie.
Pour une approche plus personnalisée, vous pouvez vous rapprocher d’une naturopathe.
Le centre hospitalier de Lille propose d’ailleurs, dans ce cadre, une hospitalisation de jour où les patientes peuvent rencontrer une diététicienne et une tabacologue si besoin.
Enfin, pour les personnes présentant un SOPK léger, déjà diagnostiquées, et non préoccupées par des symptômes tels que l’hyperandrogénie ou la résistance à l’insuline, le suivi gynécologique indispensable (surveillance et/ou renouvellement de la pilule) peut être effectué par une sage-femme, qui traite la physiologie et non la pathologie.
Quelle est l’utilité des traitements hormonaux (dont pilules) dans la prise en charge du SOPK et sont-ils indispensables ?
Quand on souffre du SOPK, qui est une pathologie aux manifestations différentes d’une patiente à l’autre, la prise de médicaments n’est pas, en soi, indispensable.
Il n’existe pas de risque à ne prendre aucune médication si :
- La femme a ses règles de temps en temps : si absence de règle (aménorrhée), sans contraception hormonale, alors cela peut présenter un risque car la production de progestérone pendant les cycles ovulatoires (et donc suivis de règles) protège l’endomètre,
- L’hygiène de vie est bien suivie,
- La patiente consulte gynéco/endocrinologue régulièrement pour faire un point.
Les traitements hormonaux visent à traiter les symptômes qui nous gênent un par un. Ils peuvent, par exemple, réguler les cycles et permettre ainsi de limiter le risque de cancer de l’endomètre associé à l’aménorrhée, mettre les ovaires au repos, et minimiser certains symptômes comme l’hyperandrogénie.
La pilule oestroprogestative est à ce jour, le traitement privilégié et de première intention (non curatif, ce que les professionnels de santé vous préciseront), car face au dérèglement hormonal engendré par le SOPK, la pilule rétablit la norme. Vous n’êtes donc pas obligées de la prendre, mais aujourd’hui à défaut d’être LA solution, c’est une bonne solution pour nous aider à vivre mieux avec la pathologie. Il y a bien dans notre société actuelle un courant « anti-hormone », mais le SOPK reste une pathologie qui implique les hormones responsables de ce dérèglement. Pour nous être entretenues avec plusieurs professionnels de santé à ce sujet, souvenez-vous également que non, ils ne sont pas « pro-pilule » notamment quand elle comporte des contre-indications (migraine avec aura, obésité, tabagisme, cholestérol, antécédents personnels et familiaux de thrombose, etc.). Elle vous est proposée pour votre confort et vous pouvez discuter de la balance bénéfices/risques avec votre médecin, tout comme pour les autres traitements proposés.
Androcur : où en est-on aujourd’hui ? Dans quels cas est-il indiqué et quels sont les risques associés ?
Pendant nos rencontres, tout au long du mois de septembre, vous avez été nombreuses à nous faire part de vos inquiétudes au sujet d’Androcur, indiqué et très efficace dans le cadre de la prise en charge des hirsutismes féminins (pilosité excessive) lorsqu’ils retentissent gravement sur la vie psycho-affective et sociale.
Ce traitement a été associé à une augmentation du risque de survenue de méningiomes (tumeurs bénignes et non un cancer) dans un courrier que l’on pourrait qualifier d’alarmiste envoyé par la CPAM à toutes les personnes ayant suivi ce traitement.
Commençons par le commencement : que contient Androcur et pourquoi peut- il être prescrit dans le cadre d’une prise en charge du SOPK ?
L’acétate de cyprotérone que contient Androcur est un anti-androgène très efficace.
Lorsque l’on souffre d’un SOPK et que l’on présente des signes d’hirsutisme handicapants dans notre vie quotidienne, alors Androcur peut être évoqué en première intention pour son efficacité. Si l’hirsutisme est invalidant, la pilule ne suffira pas à produire une amélioration satisfaisante. Il y a là aussi, comme pour tout traitement, une évaluation de la balance bénéfices-risques à réaliser. Quels effets ont mes symptômes d’hyperandrogénie sur ma vie ? Est-ce que j’en arrive à m’isoler, me replier sur moi-même ? Est-ce qu’ils me causent de l’anxiété ?
Un principe de précaution est néanmoins appliqué désormais autour d’Androcur, qui est aujourd’hui prescrit à court terme pour aider la patiente à gérer l’hyperandrogénie et ses difficultés. Après la prise d’Androcur, d’autres traitements comme la pilule seule, ou associée à la spironolactone par exemple, pourront être envisagés. Vous pouvez en discuter avec le professionnel de santé qui vous suit.
Voici néanmoins quelques chiffres permettant d’évaluer ce risque de développer un méningiome :
Le risque pour une femme de moins de 30 ans sans pathologie ni traitement (sans Androcur), est inférieur à 0,01% en population générale. Ce risque est multiplié par 7 au-delà de 6 mois de prise d’Androcur à forte dose, ce qui nous amène à 0,07 % (risque de contracter un méningiome inférieur à 1 personne sur 1000) et il est multiplié par 20 après 5 ans de traitement : il passe donc à 0,2%.
A titre de prévention et de surveillance, la personne sous Androcur doit désormais passer une IRM au début du traitement, puis à 5 ans puis tous les deux ans tant que le traitement est poursuivi.
Bon à savoir : si malgré tout un méningiome, lié à la prise d’Androcur, faisait son apparition, l’arrêt du traitement permettrait de stopper sa croissance et de le faire régresser.
Pour rappel, aucun médicament n’est exempt d’effets secondaires ou de contre-indications, et Androcur bénéficie de l’autorisation de mise en marché.
Pour + d’informations, nous vous invitons à consulter le site de L’Agence nationale de sécurité du médicament et des produits de santé (ANSM).
Si vous souhaitez en apprendre davantage sur la prise en charge médicale du SOPK, nous vous recommandons cette vidéo, réalisée par des professionnels de santé.
Que peuvent faire les patientes pour préparer au mieux leur consultation et maximiser leur prise en charge thérapeutique, en plus des mesures d’hygiène de vie à mettre en place ?
Le Professeur Sophie Catteau-Jonard vous recommande comme nous de noter les symptômes et leurs fréquences par rapport aux traitements et les éventuels changements dans votre hygiène de vie : une fois par mois, par exemple, et au fur et à mesure. L’objectif est d’arriver le jour de votre rendez-vous avec le maximum d’informations pour votre professionnel de santé. Il vous permettra de remplacer le « j’ai eu des douleurs, j’ai pris du poids, j’ai perdu mes cheveux » par : « Mon acné est reparti de plus belle X mois après l’arrêt de x traitement », « X mois après le commencement de X traitements, j’ai ressenti des douleurs/maux de tête/baisse de libido », « A telle période de mon cycle, je ressens X type de douleur », « J’ai constaté que lorsque j’étais stressée et que je ne veillais plus à une bonne alimentation, je prenais très facilement du poids ».
Ménopause et SOPK : est-ce qu’on est vraiment tranquille après 50 ans ?
Nous avons toutes déjà lu, entendu, ou espéré que notre SOPK nous quitte pour de bon après la ménopause. Ce n’est pas vraiment le cas : le SOPK étant une endocrinopathie, les symptômes métaboliques ne stoppent pas à l’arrêt de l’activité ovarienne.
On peut néanmoins observer une amélioration à partir de 35 ans, avec des cycles plus réguliers notamment.
A la ménopause, des signes d’hyperandrogénie peuvent se développer ou s’exacerber, surtout s’il y a un antécédent d’obésité et de diabète. Il ne faut toutefois pas faire de généralités, certaines femmes vivent bien leur ménopause. Le risque de développer un diabète de type 2, ou une hypertension, est plus à risque que chez les autres femmes.
Toutefois, ces risques peuvent être limités avec l’adoption de bonnes habitudes alimentaires, d’une hygiène de vie adaptée et d’un suivi médical régulier et il n’est jamais trop tard pour trouver des pistes d’amélioration.
Le SOPK associé au surpoids va souvent conduire à un syndrome métabolique, alors qu’un SOPK seul, pas forcément.
Prise en charge complémentaire du SOPK avec l’hygiène de vie
Les perturbateurs endocriniens
Même si à ce jour, nous manquons d’études et de chiffres sur le sujet, l’environnement a un impact. Manger bio limite l’exposition aux perturbateurs endocriniens, mais aussi le choix des produits d’hygiène et d’entretien pour la maison et le choix des matériaux de construction, des peintures et des meubles qui constituent notre habitat. Aérer les pièces régulièrement, au moins 10 minutes, même en hiver, permet aussi de renouveler l’air et de limiter notre exposition.
Leur limitation dans notre quotidien doit faire partie de l’hygiène de vie, qui est primordiale dans la prise en charge du SOPK(1) et dont nous vous avons déjà souvent parlé sur notre site Internet, dans nos posts et lors d’un live avec Elise.
L’hygiène de vie avec l’alimentation, l’exercice physique et la gestion psycho-émotionnelle :
Voici quelques pistes à mettre en pratique :
- Faire de l’exercice physique régulièrement (et si vous n’êtes pas sportive : la marche est déjà une activité physique intéressante pour améliorer ces symptômes)
- Veiller à une alimentation équilibrée et adaptée au SOPK : l’alimentation joue un rôle important dans la gestion des symptômes et du métabolisme. On sait par exemple que pour une personne en surpoids atteinte du SOPK, une perte de poids d’au moins 5% peut améliorer la résistance à l’insuline, régulariser les cycles et rétablir l’ovulation (2). C’est d’ailleurs la première étape de recommandation et de prise en charge pour les patientes dirigées en AMP. Limiter les aliments ultra transformés et les sucres industriels (sodas, gâteaux industriels, plats tout préparés). Si le sujet vous intéresse, j’ai également co-écrit cet article sur l’alimentation et le SOPK pour Doctissimo.
La prise de poids peut aussi être l’élément déclencheur des symptômes sur une femme avec prédispositions génétiques au SOPK.
- Veiller à un bon équilibre psycho-émotionnel : apprendre à gérer son stress, dormir suffisamment, se faire aider par un professionnel si l’on est sujette à un trouble du comportement alimentaire (tendance anorexie ou boulimie, assez courant dans le SOPK).
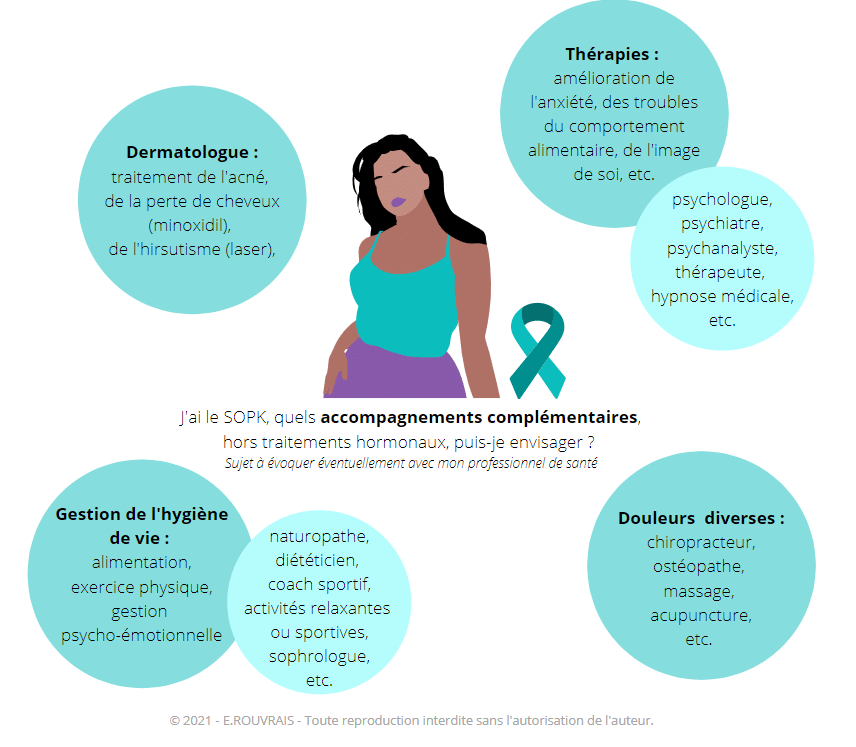
Pour finir …
La prise en charge du SOPK, au sens large (traitements médicaux et accompagnements complémentaires) est très variée. Chaque femme est unique : symptômes, histoire de vie, antécédents médicaux (familiaux et personnel), etc. A ce titre, il est nécessaire de personnaliser la prise en soin suivant ces critères ainsi que les souhaits, propres à chaque femmes.
Vous trouverez ci-dessous, un arbre décisionnel simplifié qui illustre les différentes thérapeutiques possibles.
En aucun cas, ce document ne doit se substituer à l’avis de votre professionnel de santé. Il expose simplement plusieurs exemples de traitements médicaux (liste non exhaustive) pour traiter les symptômes du SOPK. A savoir, encore une fois, qu’un traitement médical n’est pas forcément indispensable (cf. paragraphe 2 de cet article).
Enfin, il existe également d’autres accompagnements (en complément ou non des traitement hormonaux évoqués ci-dessus), qui pourront vous aider à mieux vivre votre SOPK au quotidien, suivant vos symptômes. En voici quelques exemples :
Article écrit en collaboration avec Emelyne Heluin pour l’association SOPK Europe sur la diagnostic et la prise en charge du SOPK.
Pour améliorer votre hygiène de vie dans le cadre de votre SOPK et obtenir des conseils personnalisés, n’hésitez pas à prendre RDV.
Les conseils généraux donnés dans cet article ne peuvent se substituer à une vraie consultation avec un naturopathe ou à un RDV avec son médecin .
Sources : Etudes citées
(1) Lim SS, Hutchison SK, Van Ryswyk E, Norman RJ, Teede HJ, Moran LJ. Lifestyle changes in womenwithpolycysticovary syndrome. Cochrane Database Syst Rev. 2019 Mar 28;3(3):CD007506. doi: 10.1002/14651858.CD007506.pub4. PMID: 30921477; PMCID: PMC6438659.
(2) Crosignani PG, Colombo M, Vegetti W, Somigliana E, Gessati A, Ragni G. Overweight and obese anovulatory patients withpolycysticovaries:parallelimprovements in anthropometric indices, ovarianphysiology and fertility rate induced by diet. Hum Reprod. 2003 Sep;18(9):1928-32. doi: 10.1093/humrep/deg367. PMID: 12923151.



No Comments