La résistance à l’insuline est assez fréquente : elle peut être présente seule ou en association avec d’autres pathologies comme le Syndrome des Ovaires Polykystiques (SOPK) par exemple ou en cas de syndrome métabolique.
Une bonne hygiène de vie permet d’améliorer sa sensibilité à l’insuline.
Avant de vous expliquer en détail les mécanismes de la résistance à l’insuline et ses conséquences sur notre santé, revenons un petit peu plus en détail sur cette hormone, l’insuline.
Pour améliorer votre alimentation dans le cadre de votre résistance à l’insuline et obtenir des conseils personnalisés, n’hésitez pas à prendre RDV.
Carte d’identité de l’insuline et rôle de cette hormone sur notre organisme
L’insuline est une hormone : c’est un messager chimique, sécrété par le pancréas, qui indique à notre corps comment fonctionner.
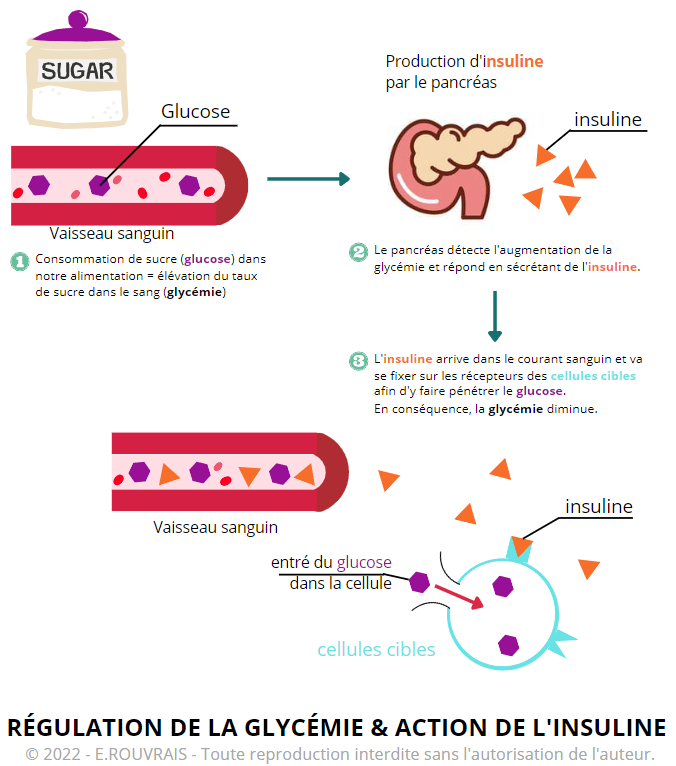
C’est une hormone du métabolisme : elle permet de maintenir dans les normes le taux de sucre dans le sang. Le sucre est également appelé glucose.
Lorsque nous mangeons, le taux de sucre dans notre sang (appelé glycémie) augmente. L’augmentation de la glycémie stimule la sécrétion d’insuline par le pancréas.
L’insuline va ensuite agir sur différentes cellules cibles de l’organisme pour :
- Diminuer le taux de sucre dans le sang, on dit qu’elle est hypoglycémiante : elle permet l’entrée du sucre (glucose) dans nos cellules. Ce sucre sera ensuite transformé dans nos cellules en énergie, sous forme d’ATP.
- Favoriser la formation de tissus adipeux (graisses) : on dit que l’insuline est aussi l’hormone du « stockage ».
- Augmenter la synthèse de protéines, c’est-à-dire la fabrication de muscle.

L’insuline s’élève de façon variable suivant les aliments consommés et leur quantité. Cette libération d’insuline permet à la glycémie de redescendre en dessous des valeurs normales. Ce faible taux de sucre dans le sang (hypoglycémie) inhibe la sécrétion d’insuline. On parle alors de rétrocontrôle négatif.
Pour information, il existe également d’autres facteurs que la glycémie qui peuvent impacter la sécrétion d’insuline comme : la libération de glucagon (hormone hyperglycémiante), l’hormone de croissance (GH), l’hormone adrénocorticotrope (ACTH), l’acétylcholine, certains acide aminés, etc.
Comment agit réellement l’insuline ?
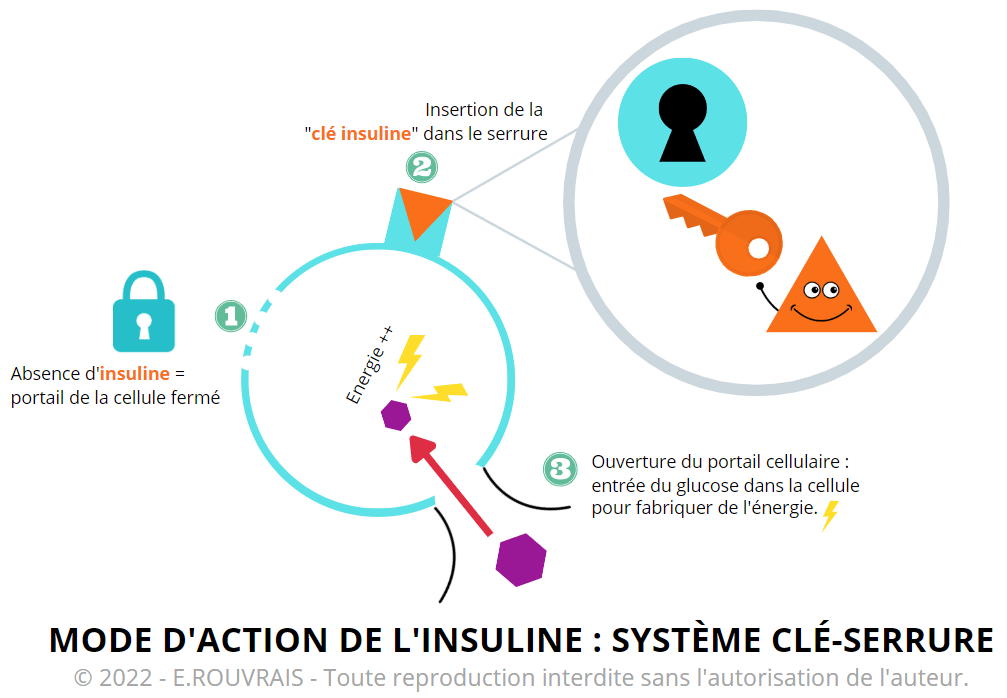
De façon imagée on pourrait apparenter l’insuline à une clé. En arrivant sur les récepteurs des cellules cibles, la « clé insuline » permet, en tournant dans la serrure, d’activer différents mécanismes et d’ouvrir le « portail cellulaire ». Une fois la porte ouverte, le glucose entre dans la cellule, où il sera « converti » en énergie.
L’insuline est donc fondamentale à notre organisme car elle permet de réguler la concentration de sucre dans le sang (glycémie). Grâce à elle, le sucre passe du courant sanguin vers nos cellules, où il sera utilisé comme carburant. Mais que se passerait-il si cette fonction n’était plus bien assurée ? C’est ce qu’on appelle la résistance à l’insuline.
Qu’est-ce que la résistance à l’insuline ?
La résistance à l’insuline se traduit par une perte de sensibilité à l’insuline : bien que sécrétée normalement, l’insuline ne va pas remplir suffisamment sa fonction de clé avec l’ouverture du portail cellulaire. Il y a donc une réduction de la captation du sucre (glucose) par les cellules cibles.
En d’autres termes, les cellules sont de moins en moins sensibles à l’insuline et deviennent « résistantes » à cette hormone, d’où le nom résistance à l’insuline ou insulino-résistance.
Pour compenser ce manque de sensibilité à l’insuline, le corps va s’adapter et fabriquer encore plus d’insuline, c’est l’hyperinsulinisme.

Le risque c’est qu’après plusieurs années, le pancréas puisse s’épuiser et n’arrive plus à produire suffisamment d’insuline pour réguler le taux de sucre dans le sang ; c’est le stade d’insulino-déficience.
Quels sont les signes qui peuvent évoquer une éventuelle résistance à l’insuline ?
Les personnes qui souffrent de résistance à l’insuline peuvent présenter ces symptômes :
- Prise de poids inexpliquée, en particulier au niveau de la ceinture abdominale,
- Difficulté à perdre du poids malgré une bonne hygiène de vie,
- « Coup de fatigue » dans la journée, en particulier après les repas,
- Envie de sucre,
Le mieux reste encore d’en parler avec votre médecin ou endocrinologue pour un réel diagnostic.
Comment savoir si mon insuline fonctionne bien ?
Je recommande de vous rapprocher de votre médecin traitant ou d’un endocrinologue afin d’évoquer vos symptômes et de réaliser un bilan sanguin. Je suggère de faire doser :
- La glycémie à jeun
- L’insuline à jeun
- Hémoglobine glyquée HbA1C
- Calculer l’index HOMA (Homeostasis Model Accessment)
- Calculer l’index QUICCKI (Quantitative Insulin Sensitivity Check Index)
Ces analyses permettent de vérifier l’efficacité de votre insuline (sa sensibilité).
J’insiste sur le fait qu’une glycémie à jeun peut être dans des valeurs totalement normales (moins de 0.9g/L), malgré la présence d’une résistance à l’insuline.
Pour aller plus loin, je conseille également de vérifier avec votre médecin, au cas par cas :
- Glycémie dosée deux heures après une charge orale de glucose
- Tension
- Bilan lipidique : cholestérol total, LDL-cholestérol, HDL- cholestérol, triglycérides
- Etat inflammatoire chronique : CRP us, ferritine
- Androgènes
- SHBG
- Foie : Gamma GT, Transaminases (ASAT et ALAT), Phosphatases alacalines, bilirubine totale
- L’homocystéine
Quelles sont les conséquences d’une résistance à l’insuline pour ma santé ?
Nous l’avons vu, l’insuline est indispensable à une bonne régulation de la glycémie, mais stimulée en excès elle favorise :
- La prise de poids car l’insuline permet le stockage du gras,
- L’inflammation,
- Augmentation du cholestérol,
- La surproduction des hormones androgènes (hormones dites « masculines » comme la testostérone par exemple) qui peuvent être responsables d’une hyperandrogénie (acné, pilosité importante, chute de cheveux), de trouble du cycle menstruel ou encore favoriser les symptômes du Syndrome des Ovaires Polykystiques (SOPK).
Si le problème persiste et n’est pas pris en charge, la situation peut évoluer vers des pathologies plus sérieuses comme le diabète et augmenter les risques cardio-vasculaires et de syndrome métabolique. Cet article détaille bien les conséquences sur la santé de l’insulinorésistance.
Quels sont les causes de l’insulinorésistance ?
Voici quelques éléments qui peuvent impacter la résistance à l’insuline :
- Des prédispositions génétiques et des antécédents familiaux
- Des antécédents de diabète gestationnel
- L’âge
- Le surpoids et l’obésité
- La masse grasse au niveau de la ceinture abdominale
- La sédentarité
- Une alimentation raffinée et industrialisée, trop riche en graisses, en acides gras saturés et en sucres
- Le tabac et l’alcool
Traitements pour la résistance à l’insuline
L’hygiène de vie pour améliorer la sensibilité à l’insuline
En première intention, le médecin ou l’endocrinologue pourra vous recommander des mesures hygiéno-diététiques pour améliorer la résistance à l’insuline. On peut citer par exemple la mise en place d’un régime alimentaire adapté et la pratique d’une activité physique régulière. C’est d’ailleurs ce sur quoi nous travaillons en naturopathie : l’hygiène de vie.
Des compléments alimentaires (comme le myo-inositol), des micronutriments mais aussi certaines plantes peuvent également améliorer l’insulino-résistance.
Les traitements médicaux pour améliorer la sensibilité à l’insuline
Si cette approche n’est pas suffisante, votre médecin pourra vous proposer, en complément d’une bonne hygiène de vie, un traitement médical pour améliorer la sensibilité à l’insuline.
On peut citer à titre d’exemple, un antidiabétique de la famille des biguanides, la Metformine (Glucophage®, Stagid®). C’est un antidiabétique oral qui permet de diminuer l’excès de sucre dans le sang, sans pour autant favoriser la sécrétion d’insuline.
Comme tous les médicaments, la metformine comporte des contre-indications et des effets indésirables (en particulier sur le système digestif : transit perturbé, douleurs abdominales). La balance bénéfices/risques, propre à chacun, sera évoquée avec votre médecin.
Pour information, il existe également d’autres molécules pour agir sur l’insulinorésistance.
Pour faire un travail personnalisé et améliorer votre résistance à l’insuline, n’hésitez pas à prendre RDV.
Les conseils généraux donnés dans cet article ne peuvent se substituer à une vraie consultation avec un naturopathe ou à un RDV avec son médecin généraliste, gynécologue ou endocrinologue.
Illustration :


No Comments