Le Syndrome des Ovaires Polykystiques (ou SOPK) est une pathologie hormonale très fréquente : elle toucherait plus d’une femme sur 10.
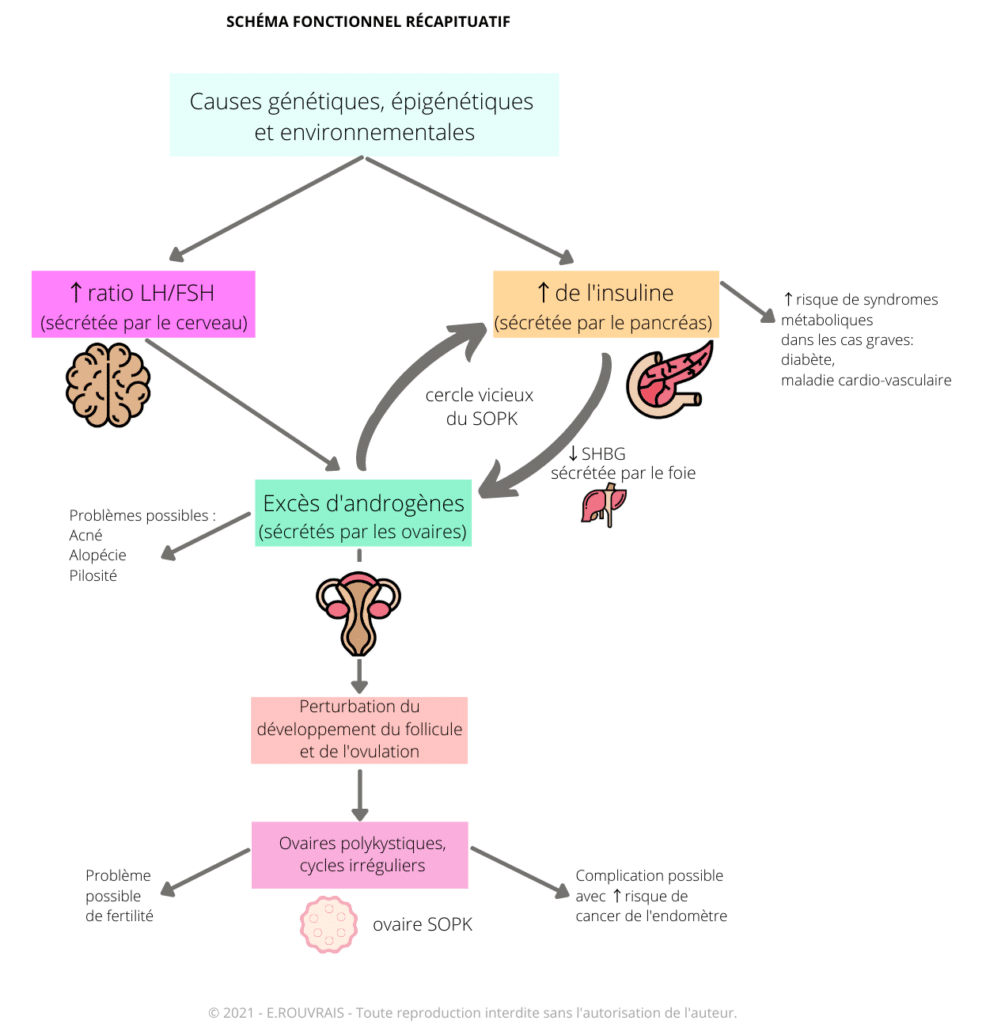
Les causes de ces dérèglements sont probablement multifactorielles : génétique, épigénétique et environnementale.
Le SOPK entraine une multitude de symptômes qui varient d’une femme à l’autre. Ils peuvent se manifester sous la forme d’une acné, d’une pilosité excessive, d’une perte des cheveux, de troubles de la fertilité, ainsi que des complications métaboliques comme le diabète, pour les formes plus graves.
La grande majorité des femmes sont atteintes d’une forme « légère » du SOPK et peuvent tout à fait vivre une vie épanouie.
Je ne sais que trop bien que même une « simple » acné peut miner le moral et diminuer notre joie intérieure et notre estime de soi. Ainsi, je ne minimiserai jamais le moindre symptôme du SOPK. J’emploie ici les termes « légère » et « grave » uniquement pour distinguer les 2 formes du SOPK : la forme grave est plus rare et comporte des complications métaboliques importantes (qui nécessiteront une prise en soin médicale plus poussée).
Il existe plusieurs leviers pour « dompter » son SOPK et diminuer ses symptômes indésirables.
Si on vous a diagnostiqué un Syndrome des Ovaires Polykystiques (SOPK), n’hésitez pas à prendre RDV en naturopathie pour améliorer votre hygiène de vie, en complément de votre suivi médical conventionnel.
Le sujet est vaste, voici mes articles sur ce thème :
Articles 0 : anatomie féminine & cycle féminin, pour avoir une compréhension générale
Article 1 : clés pour décrypter cette maladie hormonale complexe et comprendre les mécanismes à l’œuvre (Cas le + courant : SOPK avec résistance à l’insuline)
Article 2 : différentes pistes pour améliorer considérablement les symptômes : naturopathie, alimentation, traitements médicaux, hygiène de vie et accompagnements complémentaires
Article 3 : Des solutions d’avenir pour le SOPK avec de nouveaux traitements ?
Article 4 : Le SOPK est parfois associé à des dysfonctionnements de la thyroïde (hypothyroïdie), pour tout comprendre sur le fonctionnement de la thyroïde ainsi que ses répercussions sur notre santé : surpoids, fatigue, infertilité.
Article 5 : SOPK et infertilité (parcours PMA)
Comprendre le Syndrome des Ovaires Polykystiques (SOPK)
Pour comprendre le SOPK, il faut avant tout avoir en tête qu’il n’y a pas une seule forme de ce syndrome mais bien autant de formes que de femmes qui ont le SOPK. Ainsi, plusieurs femmes peuvent avoir le SOPK mais ne pas avoir les mêmes dérèglements hormonaux, ni les mêmes symptômes : ce qui fonctionnera donc pour l’une ne sera pas forcément adapté à une autre.
Des hormones perturbées
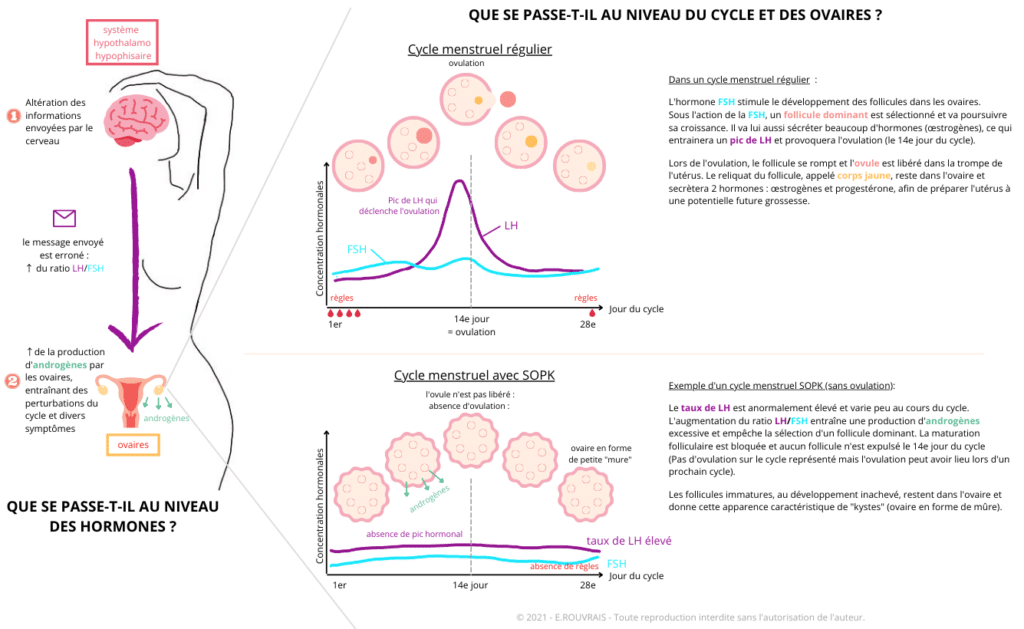
Le SOPK est dû à un déséquilibre hormonal d’origine ovarienne et/ou au niveau du cerveau.
Les hormones sont des messagers chimiques, sécrétés par des glandes, qui indiquent à notre corps comment fonctionner. Le cycle féminin est géré par le système hypothalamo-hypophysaire, situé au niveau du cerveau, qui envoie des informations à nos ovaires : les hormones FSH et LH. Ce sont ces 2 hormones qui orchestrent tout le cycle féminin. Selon leurs variations, elles modulent la production d’autres hormones produites par les ovaires. Ce fonctionnement complexe permet de déclencher les règles ou l’ovulation.
Dans un cycle menstruel régulier : La FSH stimule le développement d’un follicule dominant (futur ovule), puis un pic de LH se produit au milieu du cycle, déclenchant ainsi l’ovulation.
En cas de SOPK, la production de FSH et de LH est perturbée : la LH est souvent trop élevée et varie peu au cours du cycle.
L’ovaire ne reçoit donc pas les bons messages. Cette LH élevée va entrainer une sécrétion excessive d’androgènes (hormones dite « masculine ») par les ovaires et perturbe le cycle menstruel (absence d’ovulation, avec ovaire de forme caractéristique).
De plus, chez certaines femmes, des œstrogènes bas associés aux autres perturbations hormonales décrites juste avant peut nuire à l’ovulation : absence d’ovulation ou ovulation de mauvaise qualité. Cela a une conséquence directe sur la fertilité mais aussi sur la sécrétion d’une autre hormone : la progestérone.
Enfin, la production excessive d’androgènes, comme la testostérone par exemple, peut entrainer les symptômes suivants : peau grasse à tendance acnéique, excès de pilosité ou perte de cheveux.
🌟 Nouveau : Atelier en ligne pour observer votre cycle féminin 🌟
Envie de mieux comprendre votre cycle menstruel ?
Rejoignez-moi lors d’un atelier en ligne où vous apprendrez à observer votre cycle grâce à la glaire cervicale. Cet outil naturel vous aidera à :
- Identifier votre fenêtre fertile
- Doubler vos chances de conception
- Comprendre les signaux de votre corps
🗓️ Date : 12 juin 2025 à 19h30
💰 Tarif de lancement : 40 € (au lieu de 50 €)
⚠️ Places limitées !
👉 Réservez votre place dès maintenant
La résistance à l’insuline
Un autre mécanisme important dans le SOPK qui a souvent un rôle central est la résistance à l’insuline. L’insuline est une hormone sécrétée par le pancréas, elle régule le taux de sucre dans le sang. Grâce à elle, le sucre est redirigé du sang vers les organes qui se « nourrissent » pour fonctionner correctement.
Dans le cas du SOPK, on observe souvent une augmentation du taux d’insuline. Bien que produite correctement, l’insuline n’est pas en mesure de remplir sa fonction efficacement. Pour compenser, l’organisme en produit toujours plus. On parle alors d’insulino-résistance. Or, l’insuline a un effet sur la production d’androgènes et peut elle-même augmenter la production de LH et perturber l’ovulation.
Résistance à l’insuline et production excessive d’androgènes : une relation complexe et un cercle vicieux
L’hypersécrétion des androgènes a un impact important sur le métabolisme des sucres et des graisses. Ce qui peut favoriser une prise de poids (stockage des graisses) et prédisposer à la résistance à l’insuline.
Ainsi, le SOPK augmente le risque de syndrome métabolique (surpoids, obésité, trouble de la glycémie, hypertension artérielle), conduisant lui aussi à la résistance à l’insuline. Je précise que cela n’est pas obligatoire : on retrouve aussi des femmes atteintes du SOPK sans syndrome métabolique.
La production d’insuline et d’androgènes est interdépendante, une surproduction de l’un entraine une surproduction de l’autre, c’est le cercle vicieux.
De plus, une surproduction d’insuline a un impact sur le foie : celui-ci produit moins d’hormones SHBG (Sex Hormone-Binding Globulin). La SHBG est une protéine de liaison des hormones sexuelles, et en particulier de la testostérone. Elle assure le transport de la testostérone et la régulation de l’effet de l’androgène. La diminution de taux de SHBG est associée à des taux d’androgènes élevés ou à une action excessive de l’androgène sur l’organe cible.
Symptômes et diagnostic du SOPK
Le diagnostic du SOPK doit être réalisé par un médecin. Si vous pensez être atteinte de ce syndrome, je vous recommande de consulter un médecin spécialisé dans ces problématiques, à savoir : un gynécologue et/ou un endocrinologue.
Le diagnostic du SOPK est réalisé sur la base des critères de diagnostic de Rotterdam, mis à jour en 2018, par l’ESHRE (European Society of Human Reproduction and Embryology).
Deux des 3 critères suivants doivent être présents :
- Trouble de l’ovulation : peu ou pas d’ovulation, cycles très courts ou cycles très longs, cycles irréguliers, voire absence de règles.
- Hyperandrogénie clinique et/ou biologique : augmentation de la testostérone dans le corps et/ou symptômes divers : pilosité (notamment sur le visage, le thorax, les seins, le dos, les cuisses, etc.), acné, production de sébum importante, perte des cheveux (appelée alopécie androgénique).
- Ovaires présentant de nombreux follicules, visibles lors d’une échographie : au moins 20 follicules sur l’un des deux ovaires (par voie endovaginale) et/ou un volume ovarien > 10ml, ce qui donne une forme de petite « mûre » à l’ovaire.
Ainsi, une femme peut avoir des ovaires de forme « polykystiques » sans avoir le SOPK (si elle n’a pas d’autres symptômes). Une autre femme peut avoir le SOPK avec des troubles de l’ovulation et de l’acné, sans pour autant avoir les ovaires de formes « polykystiques ».
Le diagnostic du SOPK doit rester un diagnostic d’exclusion, c’est à dire que les critères évoqués juste avant ne sont applicables qu’après avoir éliminé d’autres causes responsables de perturbations de l’ovulation ou de l’hyperandrogénie (comme une maladie des glandes surrénales ou une aménorrhée hypothalamique fonctionnelle ou encore une hyperprolactinémie) .
Les analyses médicales complémentaires que votre médecin pourra solliciter :
- Le dosage de FSH et LH, prolactine, testostérone, delta-4 androsténedione, Sulfate de Déhydroépiandrostérone (DHEAS), 17 bêta-œstradiol, 17-hydroxyprogestérone (17-OHP), SHBG, et parfois cortisol, TSH, glycémie, insulinémie et AMH.
- Une échographie pour observer le nombre de follicules et leur maturation ainsi que la forme générale des ovaires.
Je vous encourage à pousser les investigations avec votre médecin et à ne pas vous arrêter à un diagnostic hâtif, basé uniquement sur l’observation de votre acné et de vos cycles irréguliers par exemple. Plus vous en saurez sur votre SOPK, ses dysfonctionnements hormonaux et métaboliques, plus vous serez à même de les apprivoiser, avec l’aide de spécialistes.
Dans certains cas rares, des formes graves sont signalées.
Les complications possibles :
- Allongement des délais de conception ou infertilité : Le SOPK ne rend pas stérile mais peut diminuer la fertilité.
- Diabète
- Problème de cholestérol
- Obésité
- Syndrome métabolique
- Maladies cardiovasculaires
- Syndrome métabolique
- Augmentation du risque de cancer de l’endomètre
- Anxiété et dépression.
Conclusion
Les causes des dérèglements du SOPK sont probablement multifactorielles : génétique, épigénétique et environnementale. Le SOPK associe fréquemment hyperandrogénie (production excessive d’androgènes) et résistance à l’insuline.
On peut être facilement inquiète et désarçonnée face aux nombreux symptômes du SOPK.
Certes, nous n’avons pas d’influence sur le caractère génétique de la maladie, qui est inné et dont on hérite à la naissance.
Mais la bonne nouvelle c’est que nous pouvons jouer un rôle et influencer l’épigénétique et notre environnement ! L’épigénétique est une révolution dans le domaine de la biologie et montre que votre comportement quotidien, ce que vous mangez, l’exercice que vous pratiquez, votre résistance au stress, le style de vie que vous adoptez va inhiber ou activer certains de vos gènes. Vous êtes en quelque sorte co-auteur de votre vie et de votre santé (dans une certaine mesure, bornée par les lois de la génétique évidemment). Nous développerons cet aspect dans un second article.
Pour mieux vivre avec votre SOPK et obtenir des conseils personnalisés, n’hésitez pas à prendre RDV.
Les conseils généraux donnés dans cet article ne peuvent se substituer à une vraie consultation avec un naturopathe ou à un RDV avec son médecin généraliste.
Crédit illustration :
vignettes organes : lien
Sources :
Inserm
Livre : Le TORTORA (5e édition) par le Professeur de Biologie, Gerard J Tortora
Thèse pour le doctorat en médecine: Houette Camille (2017), Proposition d’un programme d’éducation thérapeutique pour le syndrome des ovaires polykystique,


No Comments